Основные причины, признаки острой почечной недостаточности
Острая почечная недостаточность рассматривается как серьезное патологическое состояние почек, которое приводит к тому, что нарушается их способность образования и выделения мочи. Подобное состояние ведет впоследствии к серьёзному искажению процессов гомеостаза и травмированию остальных систем, которые сопровождаются олигурией, анурией, частичным отсутствием либо уменьшением поступления в мочевой пузырь мочи.

Факторы заболевания
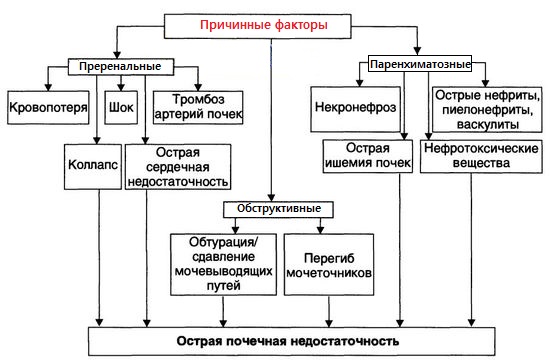
Развитию острой недостаточности почек способствуют такие факторы, которые зачастую носят разносторонний характер, являясь прямыми либо косвенными побудителями заболевания. Большинство этих факторов обусловлено:
- серьезными изменениями функционирования почек;
- интоксикациями, образующимися как результат воздействия бытовых ядов, ряда медикаментов, укусов некоторых насекомых;
- такими заболеваниями, которые развиваются под негативным воздействием ряда инфекций;
- серьезными расстройствами мочеполовой системы;
- заболеваниями инфекционного либо бактериального происхождения (таковыми могут быть: пиелонефрит, гломерулонефрит);
- серьезными повреждениями почек;
- удалением ранее одной из почек.
Перечисленные выше причины являются общими, но целесообразно распределить их по видам, присущим острой почечной недостаточности, которая бывает:
- преренальной;
- паренхиматозной;
- обструктивной.
Преренальный вид
Развитию преренальной почечной недостаточности способствуют нарушенный процесс кровообращения почки (данное состояние называют гипоперфузией), пониженный фактор скорости фильтрации. Подобное состояние вызывает впоследствии олигурию, анурию, а также повышение в крови креатинина. Сами почки не подвергаются травмированию, но перестают свое естественное функционирование, поскольку нарушается процесс кровообращения.
Своевременное лечение преренальной почечной недостаточности дает положительные результаты, но при отсутствии такового может развиться паренхиматозная недостаточность, так как нарушенный процесс циркуляции крови в почках вызывает ишемию, некроз.
Паренхиматозный вид
Такая острая почечная недостаточность вызвана значительным повреждением паренхимы. 85% паренхиматозного вида вызвано как ишемическим, так и токсическим повреждением почек, результатом которых впоследствии становится тубулярный некроз острой формы. В остальных же (15%) случаях паренхима подвергается воспалению, приводящему к гломерулонефриту, интерстициальному нефриту, повреждая целостность внутриканальцевого отверстия, по которому осуществляется поступление жидкости в окружающие участки ткани.
Развитие данного вида почечной недостаточности зачастую связывают с рентгеноконтрастными веществами, аминогликозидами, рядом противоопухолевых препаратов, другими медикаментами (анальгетиками, противовоспалительными препаратами) и прочими.
Обструктивный вид
Острая почечная недостаточность обструктивного характера образуется по причине ограничения прохода мочи на одном из участков мочевыводящих путей. На самом деле почки функционируют, но не происходит выделения мочи, поскольку мочевыводящие пути повреждены. При отсутствии лечения может произойти переход постренальной недостаточности в ренальную по причине того, что нарушенный отток мочи приводит к переполнению лоханки, сдавливанию ее ткани. Развитие постренальной недостаточности происходит из-за опухоли, обтурации камнем, гематомы, спазмы сфинктера мочевого пузыря.
Другие факторы заболевания
Перечисленные выше факторы острой почечной недостаточности являются одними из распространенных. Однако не исключено, что развитию рассматриваемого заболевания способствует ряд других, каждое из которых представляет собой угрозу для здоровья. Некоторые случаи связаны с приемом ряда нестероидных препаратов, анальгетиков, развитием других патологических заболеваний, серьезно нарушающих работу почек. Эти серьезные нарушения могут быть выявлены при тщательном обследовании больного во время диагностики.
Стадии развития заболевания
Острая почечная недостаточность проходит 4 стадии, каждой из которых характерна своя симптоматика.
- Первая стадия считается начальной, которая характеризуется минимальными изменениями функций почек, незначительным снижением количества мочи.
- На второй стадии (называемой олигоанурической) наблюдается заметное нарушение функционирования почек, при котором процесс мочеиспускания снижается почти на 75% с параллельным повышением в крови токсичных веществ. В результате такого состояния происходит увеличение количества жидкости, что приводит к соответствующему увеличению частоты сокращений сердечной мышцы, отечности, гипертоническим кризам.
- На третьей стадии (полиурической) наблюдается значительная гибель нефронов и канальцев, плазма крови заполняет мочевые протоки, значительно повышается диурез. Такое состояние сопровождается у больного приступами тахикардии, сухостью и шелушением кожи, угнетением сознания. Редким случаем является кома.
- На последней стадии (выздоровления) наблюдается постепенное восстановление функций почек. Процесс выздоровления может длиться около года.
Симптомы заболевания
Симптомы при данном заболевании напрямую связаны со стадиями. Если на ранней стадии больной практически не ощущает никаких явных симптомов, которые могли бы вызвать тревогу, то на более поздних болезнь приобретает серьезные признаки. Начало заболевания характеризуется:
- развитием анемии;
- бледностью покрова лица;
- неприятным привкусом во рту;
- тошнотой, потерей аппетита;
- признаками начинающей гипертонии;
- частыми приступами мочеиспускания ночью, нарушающими сон больного;
- увеличением объема мочи.
Острая почечная недостаточность на последних стадиях ее развития характеризуется более тяжёлыми признаками:
- кожа раздражается, на ней появляются высыпания, спровоцированные распадом и кристаллизацией мочевины;
- нарушается полноценный сон (так называемая инверсия);
- возникают судорожные проявления икроножных мышц;
- кровяное давление постоянно повышается, чередуется кризами;
- ухудшается работа сердца, а также сосудов головного мозга;
- ухудшается состояние глазного дна;
- развиваются язвенные и эрозивные образования;
- нарушается работа органов пищеварения (вздутие, диарея);
- нарушается сознание;
- усугубляется работа нервной системы.
Практика показывает, что наиболее опасными стадиями заболевания являются вторая (олигурия) и третья (анурия), при которых значительно увеличиваются креатинин, мочевая кислота, мочевина. По причине нарушения количества электролитов в крови развиваются гиперкалиемия, гипохлоремия, гипернатриемия, гипермагниемия, гиперсульфатемия, гиперфосфатемия.
Диагностические меры
Диагностические меры при данном заболевании тщательные и направлены на выявление у больного ряда показателей, подтверждающих наличие у больного острой недостаточности почек. Подтверждающие показатели характеризуются анемией, лейкоцитозом, увеличением СОЭ, белка, пониженной плотностью мочи. Кроме сдачи крови и мочи на анализ, проводится биохимический контроль за работой печени, чтобы последить за системой крови, которая при недостаточности почек определяется диссеминированным внутрисосудистым свертыванием.
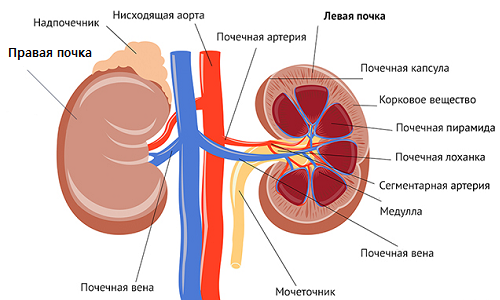
Поскольку при данном заболевании серьезному нарушению подвергается сердечная система, назначается электрокардиограмма с целью определить количество калия, имеющегося в сердечной мышце. Дополнительно проводится УЗИ почек с определением их размеров, обструкции и кровоснабжения органов. Рентгенологическим обследованием работы сердечной мышцы и легких дополняется обследование пациента.
В чем заключается лечение?
Острая почечная недостаточность проходит несколько этапов лечения, которое зависит от стадии развития. Лечение начальных стадий заболевания направлено на устранение ее основной причины. Лечение же следующих стадий заключается в восстановлении функций почек, устранив все осложнения. Лечение заболевания характеризуется:
- устранением основных факторов, способствующих почечной дисфункции;
- восстановлением того объема мочи, который должен выделять за сутки;
- консервативными методами лечения, способствующими уменьшению количества поступления в организм больного азота, воды;
- сеансами диализа.
Во время лечения основные усилия направлены на то, чтобы стабилизировать повышенное артериальное давление, улучшить работу сердца, по возможности восстановить объем циркулирующей крови. Параллельно с этим применяются белковые растворы, вводятся заменители крови, промывается желудок от токсичных веществ, устраняются отеки, выводится из организма лишняя застоявшаяся жидкость.
Чтобы восстановить необходимый объем циркулирующей крови, требуется соблюдение низкобелковой диеты. Одновременно назначаются антибактериальные препараты, направленные на уничтожение инфекций, образовавшихся в почках по причине нарушения их функций и застоя мочи.
Если описанные выше методы лечения не дают положительных результатов, то есть самочувствие больного не улучшается, назначается гемодиализ. Проведение данной процедуры показано при:
- превышении количества мочевины в крови на 2 грамма (на 1 литр);
- превышении количества калия в крови на 6,5 миллимоль в литре;
- наличии метаболического ацидоза в стадии декомпенсации;
- наличии характерных симптомов острой уремии.
Однако при проведении данной процедуры обязательно учитывается состояние больного, проводится дополнительное обследование с целью выявить существующие отклонения в работе организма, поскольку превалирует ряд серьезных противопоказаний.